


Copyright © 2025 沈阳达善医药科技有限公司 版权所有




 发布时间:2021-04-28
发布时间:2021-04-28 点击次数:
点击次数: 血清尿酸盐浓度升高是痛风发展的最重要危险因素,长期降低尿酸水平从而逆转高尿酸血症也是有效管理痛风的主要策略。痛风发作时如何处理,长期管理有哪些注意事项,又该如何预防?近期,《柳叶刀》发表综述文章,全面总结了痛风临床特点、病理生理学和治疗的最新进展。

▉四个病理生理阶段:尿酸高≠痛风
高尿酸血症和痛风的进展有四个病理生理阶段:高尿酸血症的发展,尿酸盐晶体的沉积,由于沉积晶体的急性炎性反应而引起痛风发作,以及以痛风石为特点的疾病晚期。部分患者也可能没有经历过痛风发作,就已经发展为晚期。
痛风石则是身体对尿酸盐晶体的慢性、异物肉芽肿性(foreign-body granulomatous)炎症反应。
▉临床表现不止是痛风发作
痛风的典型首发症状就是痛风发作——严重疼痛的急性炎症性关节炎,主要影响下肢(脚、脚踝和膝盖)关节。肘部、腕部和手部关节也可能发生痛风发作,但上肢受累通常仅发生在长期、控制不佳的患者中。痛风发作通常为单关节发作;多关节发作通常发生在疾病控制不佳的患者中,可伴有明显的全身症状,包括发烧,发冷甚至谵妄(delirium)。
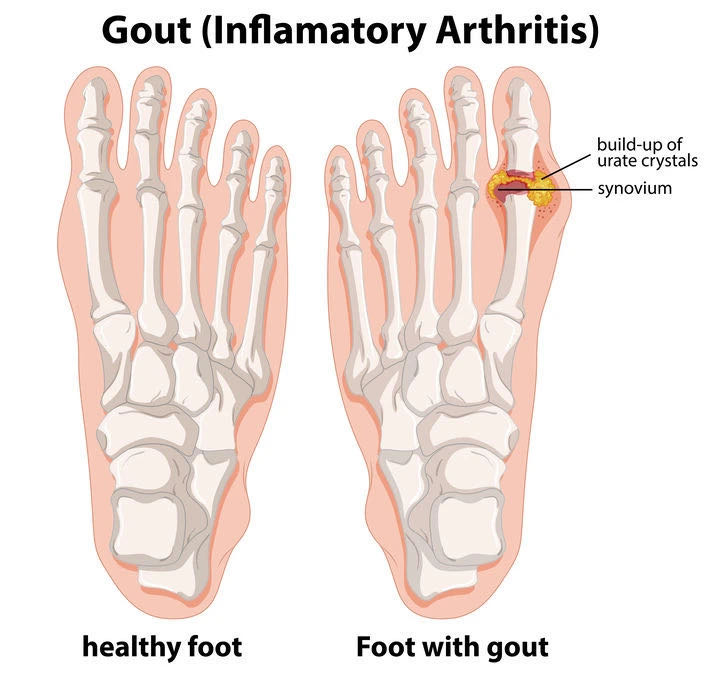
▲痛风发作主要影响下肢关节
痛风还往往与多种疾病有关,包括高血压、肥胖、心血管疾病、糖尿病、血脂异常、慢性肾脏疾病和肾结石等,这些合并疾病会让痛风的治疗更为复杂,并增加过早死亡风险。
▉痛风发作:尽早抗炎治疗
对于无症状的高尿酸血症患者来说,应考虑预防痛风,如饮食调整、减轻体重。目前不建议通过降尿酸盐药物或抗炎药来预防痛风。
伴有肾脏疾病、心脏病、消化性溃疡疾病或正在服用抗凝药物,应避免使用非甾体抗炎药。
在感染、体液潴留或糖尿病的情况下,应避免大剂量口服泼尼松。
在患有严重肾脏疾病、严重肝病以及同时使用ABCB1抑制剂、CYP3A4抑制剂(如环孢菌素,酮康唑、克拉霉素和维拉帕米)的患者中,秋水仙碱可能具有毒性。
此外,临床试验表明:
口服泼尼松龙、非甾体抗炎药(包括非选择性或COX-2选择性药物)和小剂量秋水仙碱对痛风发作的疗效相当。
但口服皮质类固醇可能比非甾体抗炎药具有更好的安全性,非甾体抗炎药又比小剂量秋水仙碱的副作用要少。
小剂量秋水仙碱(立即服用1.0-1.2 mg,随后1小时后服用0.5-0.6 mg)与大剂量秋水仙碱(6小时服用4.8 mg)的疗效相当,但副作用更少,不建议大剂量服用秋水仙碱。
与此同时,所有出现痛风发作的患者都需要了解长期有效的降尿酸盐疗法,以防止复发和关节损伤。
▉痛风需长期持续治疗,降低并维持尿酸水平达标
有效、长期痛风管理的主要策略是血清尿酸盐达标治疗,通过治疗持续降低尿酸盐,以实现尿酸盐晶体溶解。临床试验表明,从长远来看,这种治疗策略可以减少痛风发作、消退痛风石并预防关节损伤。
对于大多数痛风患者,血清尿酸盐目标水平应低于360 µmol/L。对于那些尿酸负荷较高的人群(例如已出现痛风石),血清尿酸目标水平应更严格,≤300 µmol/L。

什么情况下需要降尿酸?
通常推荐以下患者开始降尿酸盐治疗:
出现痛风石、痛风引起关节损害的影像学证据、痛风频繁发作(一年内≥2次)和尿路结石;
血清尿酸浓度很高(> 480 µmol/L)或具有合并疾病(肾脏或心脏病)的年轻患者(<40岁)。
在此期间,还可以使用低剂量抗炎药来预防痛风发作(如每天250 mg萘普生,或每天0.6mg秋水仙碱,连续3-6个月)。
降尿酸药物选择
此外,丙磺舒、苯溴马隆等泌尿外科药物可以促进尿酸盐排泄,也可作为单一疗法或与别嘌醇联用。但潜在副作用是有尿结石风险。培戈洛酶(pegloticase)可代谢尿酸盐,临床试验显示可改善痛风发作、痛风石等症状。
▉痛风的长期管理:关注合并症和饮食
通过得舒(DASH)饮食和减轻体重有助于实现血清尿酸水平的适度降低。
得舒(DASH)饮食:主张低脂、低盐、低糖,提供均衡营养。以精肉、家禽、鱼类作为主要的蛋白质来源,并均衡摄入蔬果、乳制品、谷物、豆制品、坚果、少量的脂肪和甜食;同时减少盐和饱和脂肪的摄入,比如饮用低脂牛奶、不吃或少吃肥肉。
患者可以注意识别引发痛风发作的特定食物,避免这些饮食诱因可能会有所帮助。不过,大多数痛风患者仅靠饮食管理还不能实现血清尿酸达标。
▉小结
痛风常见但可治疗,特别是通过别嘌醇等药物长期降低尿酸盐可预防痛风并改善患者的生活质量。通过规范降尿酸疗法的启动和持久性,高质量的痛风管理有助于改善患者预后。